プレミアム乳がん検診
/ 人間ドック・健康診断のご案内
プレミアム乳がん検診のご案内

焼津市立総合病院では、女性の皆さんの乳がんの早期発見・早期治療のため、
- マンモグラフィ
- 精密マンモグラフィ(トモシンセシス)
- エコー
を受けられるプレミアム乳がん検診を行っています。
毎年乳がん検診を受けたい方(市民がん検診は2年に1回)、またはトモシンセシス(断層撮影)による、より精密な画像(三次元撮影技術で病変等が見つけやすい画像が撮影できます。)での診断をご希望の方が対象です。
- プレミアム乳がん検診は、全額自己負担の検診です。
プレミアム乳がん検診の特徴
その1 どなたでも受けられます
- 焼津市在住の方はもとより、他市町在住の方も受けられます。
- 20歳以上の方でしたらどなたでも受けられます。
その2 年に1回受けられます
- 2年に1回の市民乳がん検診と、プレミアム乳がん検診を毎年交互に受けることで、切れ目の無い乳がん検診が可能になります。
その3 医師による触診はありません
- 女性技師による撮影のみの検査です。
その4 より高い正診率が期待できます
- 精密マンモグラフィを受診、または市民がん検診に加えてマンモグラフィ・エコー(超音波)を受診することにより、正しく診断する確率が上がります。
マンモグラフィ撮影装置
(画像提供:シーメンスヘルスケア株式会社)
マンモグラフィと精密マンモグラフィ(トモシンセシス)とは
撮影方法
マンモグラフィと精密マンモグラフィは、どちらも乳房専用のX線撮影装置による検査方法です。精密マンモグラフィ(トモシンセシス)はマンモグラフィと同じ撮影機で、マンモグラフィ撮影後にさらに詳細な撮影を行います。
被ばく量
X線を使った撮影ですのでマンモグラフィ、精密マンモグラフィともに被ばくしますが、マンモグラフィは1mGy程度、精密マンモグラフィによる撮影では2.6mGy程度と精密マンモグラフィ(トモシンセシス)の方が若干被ばく量が高くなります。
ただし、どちらの検査も乳がん検診の被ばく線量基準である3mGyという基準範囲内ですので安心して受診してください。
精密マンモグラフィ(トモシンセシス)のメリット
精密マンモグラフィ(トモシンセシス)では、撮影結果を3D状に表現できるため、より小さな乳がんの発見と、不要な二次精査(しこりと鑑別できないため、要精査となる事)を約40%減らすことが可能と言われています。
マンモグラフィと精密マンモグラフィ(トモシンセシス)の画像の違い
-
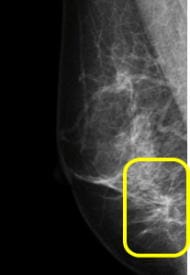
通常撮影で癌が疑われます
-

-
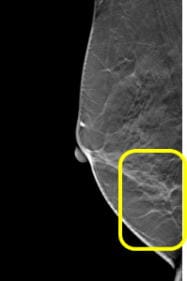
トモシンセシス撮影では
正常乳腺の重なりと判明しました
第24回日本乳癌検診学会学術総会・日本対がん協会ホームページを参考に作成
| マンモグラフィ | 精密マンモグラフィ(トモシンセシス) | |
|---|---|---|
| 概要 | 乳房専用のX線撮影による検査方法です。 | 乳房専用のX線撮影による検査方法です。 マンモグラフィと同じ撮影機で、マンモグラフィ撮影後にさらに詳細な撮影を行います。 |
| メリット |
|
|
|
||
| デメリット |
|
|
エコー(超音波)検査
-
検査方法
乳房にジェルを塗って、エコー(超音波)を発する器具を乳房に当てて動かし、写し出された画像を見ながら検査をします。
-
エコー(超音波)検査とマンモグラフィとの違い
- エコー(超音波)は妊娠中の方でも受けられる安心な検査です。
- 器具を乳房に当てるだけなので、比較的痛みの少ない検査です。
- エコー(超音波)は乳腺組織が多い若年女性の方に向いている検査です。
乳腺組織が多い方は、マンモグラフィでは全体的に白っぽく写り腫瘤(しこり)が見つけにくいことがあります。 - 小さな腫瘤(しこり)を見つけることができます。
エコー(超音波)では正常な乳腺組織と腫瘤(しこり)の判別がマンモグラフィよりしやすく、数ミリ程度の小さな腫瘤(しこり)を見つけることができます。
ただし、乳がん初期症状の1つである石灰化はマンモグラフィの方が優れています。

プレミアム乳がん検診コース一覧
コース名よりお申し込みできます。
どのコースを受診するか迷う場合は、下記の(参考)プレミアム乳がん検診コースの選び方を参考にしてください。
(税込)
| コース | 内容 | 受付日時 | 料金 | |
|---|---|---|---|---|
| マンモグラフィ | 2方向撮影 | 火・水・木 14:00 |
7,700円 | |
| 精密マンモグラフィ | マンモグラフィ2方向撮影 3D画像による、より精密な検査 |
火・水・木 14:30 |
12,500円 | |
| エコー | 超音波による検査 | 水 15:00 |
4,400円 | |
※本年度の焼津市乳がん検診対象の方は、料金の補助を受けることができますので、ご相談ください。
- 電話による申し込みの場合は、
電話(054)-623-3111 (健康管理センター) 平日12時00分~16時00分にお願いします。 - お申し込み後の市民がん検診への変更はできません。ご注意ください。
- プレミアム乳がん検診は、子宮がん検診との同時受診はできません。
ただし、下記に該当する方は受診できませんので、お申し込みの前にご覧ください。
〈マンモグラフィ・精密マンモグラフィ・エコー共通〉
- 胸にしこりや違和感などの自覚症状のある方 (外科外来を受診してください)
- 未成年の方
〈マンモグラフィ・精密マンモグラフィ〉
- 今年度すでにマンモグラフィによる乳がん検診を受診された方
- 妊娠中の方、妊娠の可能性のある方
- ペースメーカー装着、豊胸手術実施、脳室シャント(脳室カテーテル)、血管栄養、血管治療をされている方
(乳房を圧迫したときに破損の危険があるため)
(参考)プレミアム乳がん検診コースの選び方
どの検査を受診するか、迷っている方は下記を参考に今年度受診する検査を選んでください。
日本の検診マンモグラフィの被曝について
日本乳癌学会 乳癌診療ガイドライン
総論1:日本の検診マンモグラフィの被曝について
| 年齢 | 獲得余命 (人年 E-05) |
損失余命 (人年 E-05) |
利益・リスク比 |
|---|---|---|---|
| 30~34 | 71.1 | 35.8 | 1.99 |
| 35~39 | 166 | 32.6 | 5.09 |
| 40~44 | 267 | 13.4 | 19.9 |
| 45~49 | 377 | 11.9 | 31.7 |
| 50~54 | 307 | 5.25 | 58.4 |
| 55~59 | 254 | 4.57 | 55.6 |
| 60~64 | 236 | 1.88 | 126 |
| 65~69 | 174 | 1.56 | 112 |
| 70~74 | 132 | 1.26 | 105 |
| 75~79 | 76.8 | 0.97 | 79.2 |
| 80~84 | 41.7 | 0.12 | 348 |
結果をみると、どの年代も利益・リスク比は1.0を超えており、利益が被曝のリスクを上回っている。
ただし、30歳代前半に関しては、利益・リスク比が小さく、費用効果分析も含めた検討が必要であるとされている。
物質に吸収された放射線の量は吸収線量と呼ばれ、単位はグレイ(Gy)が用いられる。人体に照射された放射線の効果はその線質によって異なるため、線質ごとに決められた放射線加重係数を吸収線量に乗じた等価線量が用いられる。等価線量の単位はシーベルト(Sv)で、X線の放射線加重係数は1である。
ある検査によって全身が均等に被曝することは稀である。確率的影響を評価する場合は,各臓器によって感受性が異なるため,放射線感受性の係数である組織加重係数を等価線量に乗じ、各臓器の総和を求めている。この線量を実効線量といい、単位はシーベルトである。国際放射線防護委員会(ICRP)の2007年の勧告1)では、乳房の組織加重係数はそれまでの0.05から0.12に変更された2)。最終的に、放射線被曝の致死的発癌による死亡率は、実効線量に被曝時の年齢に応じて決められた生涯リスク係数を乗じて算出される。ICRPの勧告は,41~60歳の生涯リスク係数を2.5%/Svとしている。
具体的に計算の一例を示すと、1回のマンモグラフィで乳房に3 mGyの被曝が生じた場合、放射線加重係数1と組織加重係数0.12を乗じ求めた実効線量0.36 mSvに、生涯係数2.5を乗じれば、生涯の致死的発癌のリスクは0.0009%であると算出できる。このリスクと検診による救命効果を比較し、リスク・利益分析を行うわけである。
日本におけるマンモグラフィ検診の利益と被曝リスクを分析した研究は、飯沼武が第17回日本乳癌検診学会で発表した内容を、日本医学放射線学会のホームページからダウンロードできるようにしたものがある3)。この研究は、日本において、30~49歳が2方向、50歳以上が1方向のマンモグラフィ検診を受診したと仮定し、10万人のコホートを動かして検診による獲得余命と被曝による損失余命を算出し、利益・リスク比を求めたものである。仮に実効線量の最大値、50歳未満0.72 mSv、50歳以上0.36 mSvで計算した利益・リスク比を表1に示す。














